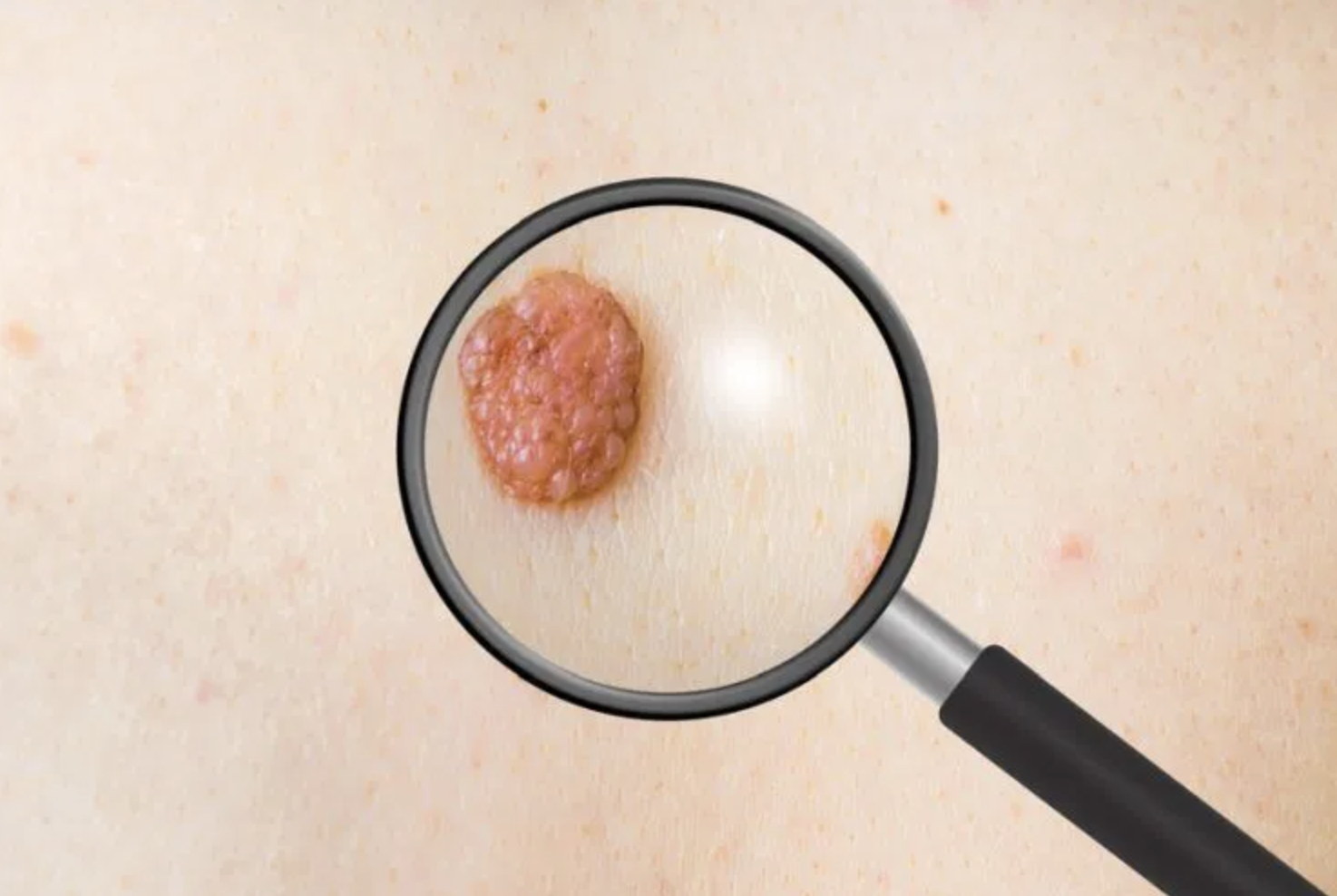
Le mélanome est l’un des cancers de la peau les plus agressifs, mais un dépistage précoce permet une prise en charge efficace. Il peut ressembler à un simple grain de beauté, mais il présente souvent des caractéristiques inhabituelles qui doivent alerter. Apprendre à identifier ces signes est essentiel pour détecter un mélanome avant qu’il ne se propage.
⚫ Qu’est-ce que le mélanome ?
Le mélanome est un cancer de la peau agressif, qui se développe à partir des mélanocytes, les cellules responsables de la production de mélanine (pigment donnant sa couleur à la peau). Contrairement aux autres cancers cutanés, il a une forte capacité à se propager rapidement aux ganglions lymphatiques et aux organes internes s’il n’est pas traité à temps. Il peut apparaître sur une peau saine ou évoluer à partir d’un grain de beauté préexistant. Son apparence est variable : certaines lésions sont très pigmentées (noires ou brunes), tandis que d’autres peuvent être rouges, roses ou même dépigmentées (mélanome amélanotique).
💡 Bon à savoir
Bien que la majorité des mélanomes soient liés à une exposition excessive aux UV, certains cas surviennent sur des zones peu exposées au soleil, comme la plante des pieds, le cuir chevelu ou les muqueuses.
Comment reconnaître un mélanome au stade initial ?
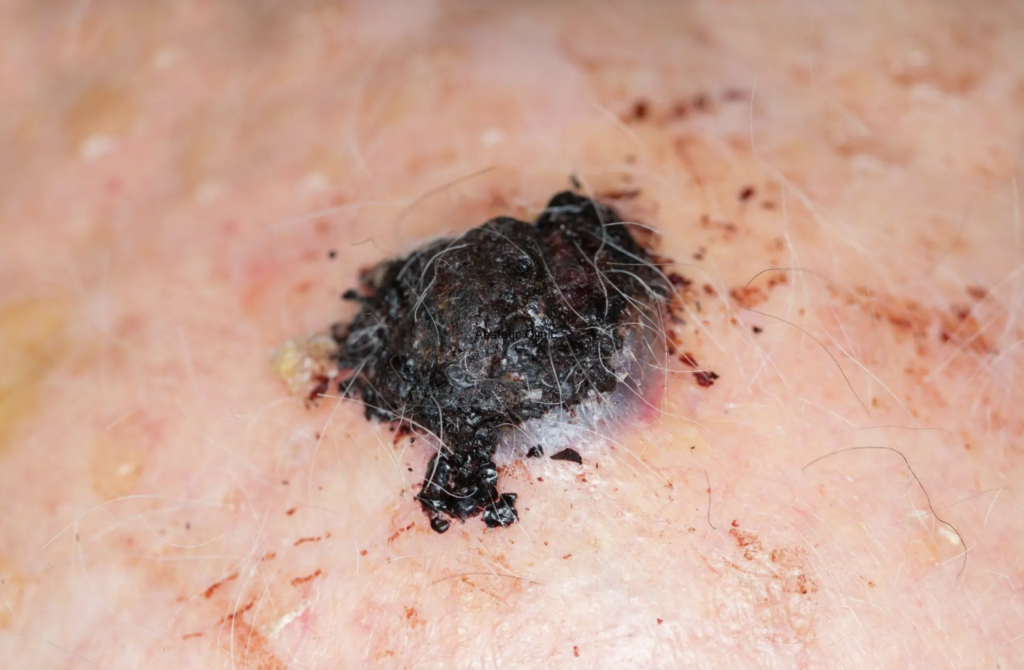
Dans ses premiers stades, un mélanome peut ressembler à un grain de beauté ordinaire ou apparaître comme une nouvelle lésion pigmentée. Cependant, certains signes distinctifs doivent alerter.
Les dermatologues utilisent la règle ABCDE pour aider à différencier un mélanome d’un grain de beauté normal :
| Critère | Description |
|---|---|
| A – Asymétrie | Une moitié de la lésion ne ressemble pas à l’autre. |
| B – Bords irréguliers | Contours dentelés, mal définis ou flous. |
| C – Couleur non homogène | Mélange de plusieurs couleurs (brun, noir, rouge, bleu ou blanc). |
| D – Diamètre | Supérieur à 6 mm, mais certains mélanomes sont plus petits. |
| E – Évolution | Changement de forme, de couleur, d’épaisseur ou saignement. |
💡 Bon à savoir
Un mélanome peut apparaître sur une peau saine ou évoluer à partir d’un grain de beauté préexistant. Tout changement suspect doit être montré à un dermatologue.
Les premiers signes d’alerte d’un mélanome
Un mélanome précoce peut se manifester par :
✔ Une tache pigmentée qui s’agrandit
✔ Un grain de beauté qui change d’aspect (couleur, relief, texture)
✔ Une lésion qui démange ou saigne sans raison apparente
✔ Une nouvelle lésion sur une zone peu exposée au soleil, comme la paume des mains ou la plante des pieds
✔ Un grain de beauté qui devient douloureux ou inflammatoire
📌 À noter
Certains mélanomes atypiques peuvent être dépigmentés (mélanome amélanotique) et apparaître comme une tache rosée ou rougeâtre, rendant le diagnostic plus difficile.
Diagnostic : Comment confirmer un mélanome ?
Un examen dermatologique approfondi est essentiel pour poser un diagnostic fiable. Il se déroule en plusieurs étapes afin de déterminer la nature de la lésion et d’évaluer la gravité du cancer si celui-ci est confirmé.
1️⃣ Examen clinique et dermatoscopie
Le dermatologue commence par un examen visuel de la peau pour repérer toute anomalie suspecte. Il utilise ensuite un dermatoscope, un appareil grossissant équipé d’une lumière polarisée qui permet d’analyser en détail la structure de la lésion. Cet outil permet de détecter des signes invisibles à l’œil nu, tels que des irrégularités vasculaires, des variations de pigmentation ou des zones asymétriques. L’examen clinique est une première étape cruciale pour différencier un grain de beauté bénin d’un mélanome suspect.
2️⃣ Biopsie cutanée : la confirmation du diagnostic
Si la lésion présente des caractéristiques inquiétantes, une biopsie est réalisée. Cette procédure consiste à prélever un échantillon de tissu à l’aide d’un bistouri ou d’un punch (petit cylindre coupant). L’échantillon est ensuite envoyé en analyse histologique pour examiner les cellules au microscope. Cet examen permet de déterminer si la tumeur est cancéreuse et son degré d’agressivité. En fonction des résultats, le médecin décidera du traitement à suivre.
3️⃣ Détermination du stade du mélanome
Si la biopsie confirme la présence d’un mélanome, des examens complémentaires sont souvent nécessaires pour évaluer son extension et adapter le traitement.
Scanner ou IRM : ces examens d’imagerie sont réalisés en cas de mélanome avancé pour détecter d’éventuelles métastases dans d’autres organes.
L’indice de Breslow : il mesure l’épaisseur de la tumeur en millimètres. Plus le mélanome est épais, plus le risque de propagation est élevé.
Le ganglion sentinelle : une petite intervention chirurgicale permet de prélever un ganglion lymphatique proche de la tumeur pour vérifier si des cellules cancéreuses s’y sont propagées.
Facteurs de risque du mélanome
Certains facteurs augmentent considérablement le risque de développer un mélanome. Une vigilance accrue et des mesures de prévention adaptées sont essentielles pour limiter ce danger.
Exposition excessive aux rayons UV (naturels et artificiels)
L’un des principaux facteurs de risque du mélanome est une exposition prolongée au soleil sans protection adéquate. Les rayons ultraviolets (UV) pénètrent la peau et causent des dommages à l’ADN des cellules cutanées, favorisant l’apparition de mutations pouvant évoluer en cancer. L’usage de cabines de bronzage est particulièrement dangereux, car les UV artificiels sont plus intenses que ceux du soleil et accélèrent le vieillissement cutané ainsi que les risques de développer un mélanome.
Peau claire, cheveux roux ou blonds, taches de rousseur
Les personnes à la peau claire, avec des cheveux roux ou blonds, ainsi que celles ayant beaucoup de taches de rousseur, sont plus sensibles aux effets des UV. Leur peau contient moins de mélanine, un pigment naturel qui protège partiellement contre les rayons du soleil. Par conséquent, elles brûlent plus facilement, augmentant le risque de mutations et de développement de mélanomes.
Antécédents familiaux de mélanome
Un mélanome chez un parent proche (père, mère, frère, sœur) double voire triple le risque d’en développer un. Certaines mutations génétiques héréditaires peuvent prédisposer à cette maladie. Un suivi dermatologique régulier est donc indispensable pour les personnes ayant un historique familial de mélanome.
Présence de nombreux grains de beauté atypiques
Avoir beaucoup de grains de beauté (plus de 50), surtout des naevus atypiques, est un facteur de risque reconnu. Ces grains de beauté irréguliers, souvent plus grands, aux contours flous et à la couleur non uniforme, ont plus de chances de dégénérer en mélanome. Une surveillance régulière est nécessaire pour repérer tout changement suspect.
Antécédents de coups de soleil sévères, surtout dans l’enfance
Les coups de soleil avec cloques sont particulièrement dangereux. Une exposition excessive au soleil dès le plus jeune âge augmente considérablement le risque de mélanome à l’âge adulte. Chaque brûlure cutanée grave endommage l’ADN des cellules de la peau, favorisant le développement ultérieur de tumeurs malignes. Les enfants et adolescents doivent donc être particulièrement protégés des UV pour prévenir les risques à long terme.
💡 Bon à savoir
Même les personnes à peau foncée ne sont pas à l’abri d’un mélanome. Il peut apparaître sur des zones peu exposées au soleil, comme la plante des pieds ou les muqueuses.
Comment prévenir un mélanome ?
La prévention est essentielle pour réduire le risque de mélanome, surtout chez les personnes à peau claire, ayant des antécédents familiaux ou une forte exposition aux UV. L’adoption de bonnes habitudes peut significativement diminuer les risques.
Il est primordial d’utiliser une protection solaire quotidienne, même lorsqu’il ne fait pas très chaud ou que le ciel est couvert. Une crème solaire avec un SPF d’au moins 30 protège la peau des rayons ultraviolets responsables des dommages cutanés. Il est recommandé d’en appliquer toutes les deux heures, surtout après la baignade ou en cas de transpiration excessive.
Il est également essentiel d’éviter les expositions prolongées au soleil, en particulier entre 11h et 16h, lorsque les rayons UV sont les plus intenses. Passer de longues heures au soleil sans protection augmente le risque de brûlures et de mutations cellulaires, qui peuvent entraîner l’apparition d’un mélanome.
Porter des vêtements protecteurs, comme des manches longues, un chapeau à larges bords et des lunettes de soleil avec protection UV, est une barrière supplémentaire contre les effets nocifs du soleil. Les tissus anti-UV offrent une protection efficace, en particulier pour les personnes passant beaucoup de temps à l’extérieur.
Il est tout aussi important de surveiller régulièrement l’apparition de nouvelles lésions sur la peau et d’observer l’évolution des grains de beauté existants. Toute modification suspecte (forme, couleur, taille) doit être signalée rapidement à un dermatologue. Une détection précoce est la meilleure chance d’éviter des complications graves.
Enfin, il est crucial d’éviter les cabines de bronzage UV, qui augmentent considérablement le risque de mélanome. Les lampes utilisées dans ces cabines émettent des rayons ultraviolets artificiels très agressifs, capables de provoquer des mutations cellulaires irréversibles.
📌 Dépistage recommandé
Toute personne à risque doit effectuer un contrôle annuel chez un dermatologue.
Conclusion : Un dépistage précoce sauve des vies
Le mélanome est un cancer agressif, mais il peut être guéri s’il est détecté à un stade précoce. Une vigilance accrue et un diagnostic rapide sont les meilleures armes pour éviter les complications.
❓ Le mélanome est-il toujours noir ?
Non, certains mélanomes sont rouges, roses ou de couleur chair (mélanome amélanotique), ce qui rend leur détection plus difficile.
❓ Un grain de beauté peut-il devenir un mélanome ?
Oui, environ 30% des mélanomes se développent à partir d’un grain de beauté existant. Tout changement doit être surveillé.
❓ Une personne sans grains de beauté peut-elle avoir un mélanome ?
Oui, le mélanome peut apparaître sur une peau sans grains de beauté préexistants.
❓ Le mélanome est-il héréditaire ?
Un antécédent familial augmente le risque, mais il n’est pas systématiquement transmis génétiquement.